
O. MERCERON et S. WEBER
Hôpital Cochin, Paris
Les myocardites aiguës représentent une entité
anatomoclinique très anciennement reconnue mais dont les contours,
tant épidémiologiques que cliniques, restent
flous.
Cette atteinte inflammatoire aiguë du myocarde a suscité
récemment un net regain d’intérêt car deux nouveaux instruments
diagnostiques ont permis de mieux la détecter et de mieux
l’affirmer. Il s’agit, d’une part, de la généralisation des dosages
de troponine permettant de détecter des dégâts cellulaires
myocardiques a minima et, d'autre part, de l'IRM, permettant, par
une analyse in vivo relativement précise de la structure
myocardique, d’en établir le diagnostic.
Quelques rappels
Le mécanisme intime des myocardites est encore imparfaitement connu et vraisemblablement multiple. Certaines myocardites, que nous n’évoquerons pas ici, représentent la localisation myocardique d’une pathologie inflammatoire ou auto-immune systémique telles la plupart des connectivites et la sarcoïdose, ou peuvent être de cause toxique (les anthracyclines, par exemple). Dans la majorité des cas cependant, le facteur déclenchant du processus inflammatoire est vraisemblablement d’origine infectieuse, le plus souvent viral, mais parfois réactionnel à une atteinte bactérienne ; après tout, n’oublions pas que l’atteinte cardiaque aiguë du rhumatisme articulaire streptococcique comporte, en sus de l’atteinte de l’endocarde valvulaire et du péricarde, une myocardite…
Particularités histopathologiques
Les lésions histologiques associent inflammation et destruction cellulaire myocardique : ce processus peut concerner l’ensemble du myocarde (myocardite aiguë diffuse) ou, pour des raisons encore mystérieuses, prédominer au niveau d’un segment myocardique, avec une prédilection pour la paroi latérale.
La proportion d’inflammation et de nécrose cellulaire est variable d’un patient à l’autre et, de surcroît, variable dans le temps chez le même patient. De ce fait, le « largage » de troponine peut être important, ou à l’inverse minime, voire même absent dans 20 à 30 % des cas si le prélèvement a été fait à une période inflammatoire et non cytolytique.
Fait fondamental, la distribution transmurale des lésions histologiques est homogène avec peut-être même une prédilection pour le sous-épicarde ; les dégâts tissulaires myocardiques d’origine ischémique prédominent au sous-endocarde. En tout cas, ils ne sont jamais limités au sous-épicarde et concernent toujours un territoire précis de distribution d’une artère coronaire.
Résultats IRM
Ces particularités « histopathologiques » rendent compte des résultats de l’IRM cardiaque qui est devenue un élément clef du diagnostic. L’IRM dans les myocardites, comme dans la pathologie ischémique, comprend le ciné-IRM petit axe, grand axe et 4 cavités, qui permet l’analyse de la cinétique segmentaire, et des séquences de perfusion précoces et tardives d’un contraste paramagnétique : le gadolinium, dont l’intensité de fixation myocardique témoigne de l’atteinte cellulaire.
Les lésions dans la myocardite aiguë sont situées dans le sous-épicarde et, préférentiellement, dans la paroi latérale et inférieure du VG, sans correspondance avec un territoire vasculaire coronaire précis. À un stade subaigu, les lésions ont tendance à s’étendre vers la profondeur du myocarde pour devenir transmurales. Le ciné-IRM peut montrer des altérations de la cinétique segmentaire dans les régions les plus touchées et un épanchement péricardique est présent dans 20 à 30 % des cas.
Évolution
L’évolution lésionnelle, et donc l’évolution clinique, sont
variables et en fait peu prévisibles lors de la prise en charge
initiale. Toutes les possibilités sont décrites entre les deux
extrêmes :
• l’évolution rapide vers une destruction myocardique avec
effondrement de la fonction gauche et décès,
• dans les formes où l’inflammation l’emporte sur la nécrose,
restitution ad integrum.
Cette restitution ad integrum peut paradoxalement s’observer chez des patients dont le tableau clinique initial a été particulièrement dramatique, pouvant nécessiter l’assistance circulatoire temporaire d’autant plus justifiée qu’un retour complet à la normale est toujours possible.
Nous n’envisagerons pas ici la recherche de l’atteinte myocardique d’une connectivite, ni la recherche chez un patient porteur d’une cardiomyopathie dilatée, d’un possible tableau initial de myocardite aiguë s’avérant rétrospectivement responsable de l’évolution vers l’insuffisance cardiaque chronique. Nous nous concentrerons sur les trois tableaux cliniques pouvant justifier d’une admission dans une unité de soins intensifs cardiologiques.
Le tableau clinique évoque un infarctus
Le patient est hospitalisé pour une douleur thoracique
constrictive d’apparition brutale, dont les caractéristiques sont
indiscernables de celles d’un syndrome coronaire aigu habituel ; il
existe, bien sûr,
parfois un syndrome pseudo-grippal prémonitoire, mais parfois
seulement !
 L’électrocardiogramme est parfois celui d’un infarctus
transmural classique avec sus-décalage de ST et onde Q (figure 1) ;
la topographie électrocardiographique ne correspondant cependant
pas à un
L’électrocardiogramme est parfois celui d’un infarctus
transmural classique avec sus-décalage de ST et onde Q (figure 1) ;
la topographie électrocardiographique ne correspondant cependant
pas à un
territoire coronaire habituel. Le plus souvent cependant,
l’électrocardiogramme est plutôt celui d’un infarctus non
transmural, sans onde Q. Les taux sanguins de troponine sont élevés
dans 70 à 80 % des cas. Un taux normal n’élimine donc pas le
diagnostic.
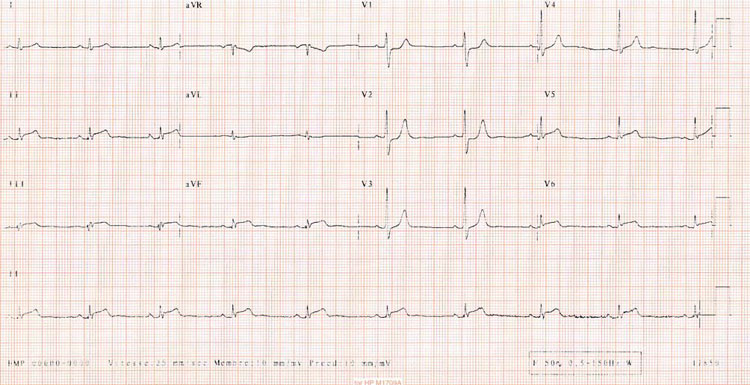
Figure 1. ECG d’un infarctus transmural classique avec
sus-décalage de ST et onde Q.
Un taux normal de troponine n’élimine pas le diagnostic de myocardite.
 L’échographie cardiaque retrouve souvent un trouble de
cinétique segmentaire, soit diffus, soit dans cette forme
pseudo-infarctoïde, le plus souvent localisée, volontiers à la
paroi latérale. Quoi qu’il en soit, l’ensemble de ces éléments
amène à la réalisation urgente d’une coronarographie qui s’avèrera
normale.
L’échographie cardiaque retrouve souvent un trouble de
cinétique segmentaire, soit diffus, soit dans cette forme
pseudo-infarctoïde, le plus souvent localisée, volontiers à la
paroi latérale. Quoi qu’il en soit, l’ensemble de ces éléments
amène à la réalisation urgente d’une coronarographie qui s’avèrera
normale.
 L’IRM permet d’affirmer le diagnostic de myocardite aiguë
par opposition à un infarctus à coronaires saines (d’origine
vasospastique, par exemple) en objectivant des lésions de type
inflammatoire, fixant le gadolinium au temps tardif et dont la
topographie est, élément fondamental, en règle générale
sous-épicardique (figures 2 A, Bet C).
L’IRM permet d’affirmer le diagnostic de myocardite aiguë
par opposition à un infarctus à coronaires saines (d’origine
vasospastique, par exemple) en objectivant des lésions de type
inflammatoire, fixant le gadolinium au temps tardif et dont la
topographie est, élément fondamental, en règle générale
sous-épicardique (figures 2 A, Bet C).
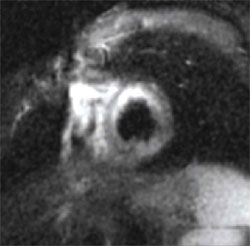
Figure 2A. Séquence T2 (œdème).
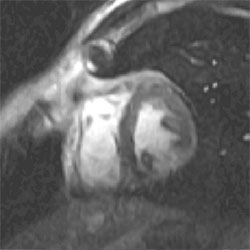
Figure 2B. Séquence 2 minutes
après injection de gadolinium.
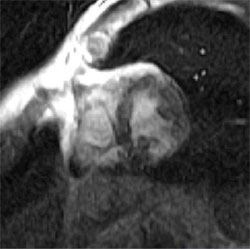
Figure 2C. Séquence 10 minutes
après injection de gadolinium
(rehaussement tardif).
Le tableau clinique peut être celui d’une péricardite aiguë
Dans ce cas, le syndrome pseudo-grippal est généralement marqué et un frottement est présent dans environ la moitié des cas.
 L’électrocardiogramme
est le plus souvent celui d’une péricardite aiguë.
L’électrocardiogramme
est le plus souvent celui d’une péricardite aiguë.
 À
l’échographie, il existe un épanchement liquidien dans un peu
plus de la moitié des cas et parfois un trouble associé de la
cinétique ventriculaire gauche, diffus ou segmentaire. La fonction
gauche peut cependant être strictement normale à l’échographie.
À
l’échographie, il existe un épanchement liquidien dans un peu
plus de la moitié des cas et parfois un trouble associé de la
cinétique ventriculaire gauche, diffus ou segmentaire. La fonction
gauche peut cependant être strictement normale à l’échographie.
 L’élévation des taux sanguins de troponine évoque
généralement le diagnostic de myopéricardite plutôt que de
péricardite aiguë bénigne simple. Dans cette forme, les marqueurs
biologiques d’inflammation sont le plus souvent positifs.
L’élévation des taux sanguins de troponine évoque
généralement le diagnostic de myopéricardite plutôt que de
péricardite aiguë bénigne simple. Dans cette forme, les marqueurs
biologiques d’inflammation sont le plus souvent positifs.
 L’IRM confirme le diagnostic.
L’IRM confirme le diagnostic.
En pratique, avant la généralisation des dosages de troponine, le diagnostic de myopéricardite n’était évoqué que dans les formes les plus graves avec altération franche de la cinétique ventriculaire gauche. Une partie des cas que nous diagnostiquions comme péricardite aiguë bénigne étaient donc en fait des myopéricardites.
Le tableau clinique peut-être une insuffisance cardiaque aiguë grave
Parfois, en climat fébrile et inflammatoire, parfois de façon
isolée, le patient est hospitalisé pour une insuffisance cardiaque
aiguë dont le tableau initial est parfois très grave sous forme
d’un œdème aigu pulmonaire, voire gravissime sous forme d’un choc
cardiogénique. Le tableau clinique est sans spécificité, si ce
n’est l’absence le plus souvent d’antécédent notable, l’existence
d’un tableau pseudo-grippal, et surtout la brutalité d’installation
de la symptomatologie. L’électrocardiogramme est peu spécifique,
retrouvant des troubles généralement diffus de repolarisation,
parfois des troubles du rythme, parfois des troubles conductifs
infra-
hissiens.
 À
l’échographie, dans cette forme, il existe le plus souvent une
hypokinésie diffuse sévère, s’accompagnant parfois d’un début de
dilatation du ventricule gauche lorsque l’instauration aura été
progressive,ou parfois, dans les formes les plus graves, sans
augmentation notable des dimensions de la cavité ventriculaire.
À
l’échographie, dans cette forme, il existe le plus souvent une
hypokinésie diffuse sévère, s’accompagnant parfois d’un début de
dilatation du ventricule gauche lorsque l’instauration aura été
progressive,ou parfois, dans les formes les plus graves, sans
augmentation notable des dimensions de la cavité ventriculaire.
 Les marqueurs inflammatoires sont généralement élevés de
même que, dans la grande majorité des cas, les taux sanguins de
troponine.
Les marqueurs inflammatoires sont généralement élevés de
même que, dans la grande majorité des cas, les taux sanguins de
troponine.
 L’indication
d’une coronarographie dépendra du contexte, et de l’existence
ou non d’un réel doute sur un
L’indication
d’une coronarographie dépendra du contexte, et de l’existence
ou non d’un réel doute sur un
diagnostic différentiel possible d’insuffisance cardiaque aiguë
ischémique.
 L’IRM, si le malade est en état de la « supporter »,
retrouve un aspect inflammatoire sévère et diffus ; c’est dans ces
formes graves et diffuses que la biopsie endomyocardique garde
encore certaines indications.
L’IRM, si le malade est en état de la « supporter »,
retrouve un aspect inflammatoire sévère et diffus ; c’est dans ces
formes graves et diffuses que la biopsie endomyocardique garde
encore certaines indications.
Quelles Thérapeutiques proposer ?
Le traitement est fonctiondu tableau clinique
 Dans cette forme, diffuse et sévère, les implications
thérapeutiques sont claires :
Dans cette forme, diffuse et sévère, les implications
thérapeutiques sont claires :
• traitement symptomatique de l’insuffisance cardiaque aiguë et de
ses éventuelles complications rythmiques ;
• les indications dans les formes les plus graves d’une assistance
circulatoire temporaire sont larges ; il s’agit souvent de patients
jeunes sans comorbidité et dont le pronostic à moyen terme peut
être excellent, l’évolution vers une récupération quasi complète de
la fonction ventriculaire une fois passée la période inflammatoire
étant très probable. Notons que les diverses thérapeutiques
anti-inflammatoires et immuno-
suppressives n’ont jamais pu démontrer, en essai contrôlé, une
réelle efficacité.
Forme clinique focale d’allure infarctoïde
Dans ce cas, la preuve du diagnostic de myocardite aiguë focale est importante à maints égards. Tout d’abord, il permet d’éliminer le diagnostic d’infarctus à coronaires saines, dont le bilan étiologique et les implications thérapeutiques sont profondément différents.
La prise en charge comporte le traitement de la douleur par des analgésiques, mais en étant relativement économe en matière d’anti-inflammatoires non stéroïdiens et même d’aspirine, qui seraient susceptibles, selon certaines données expérimentales, d’aggraver les dégâts myocardiques. Lorsqu’il existe une altération même modérée de la fonction ventriculaire gauche, les IEC sont indiqués. Les bêtabloquants trouvent leur indication lorsque l’atteinte myocardique se complique d’une hyperexcitabilité ventriculaire.
Ces patients nécessitent de surcroît une surveillance à court et moyen termes de la fonction ventriculaire gauche. Les données de la littérature restent assez incertaines en matière d’histoire naturelle de ces myocardites aiguës d’allure initialement bénignes ; il est très vraisemblable que la grande majorité d’entre elles guérissent sans séquelles ; certaines détériorations retardées de la fonction ventriculaire gauche semblent néanmoins possibles, méritant donc une surveillance échographique renouvelée à échéance par exemple de 3 mois, 6 mois puis annuelle pendant 2 ou 3 ans.
Péricardite aiguë
Transformer un diagnostic de péricardite aiguë en celui de myopéricardite aiguë comporte les mêmes conséquences en matière d’indication éventuelle d’IEC et de bêtabloquants et en termes de surveillance ultérieure de la fonction ventriculaire gauche pour une forme clinique focale.




