C’est devant une salle comble au McCormick Convention Center de Chicago et dans l’atmosphère des grands jours, que les résultats d’ONTARGET ont été présentés à l’American College of Cardiology et au monde par Salim Yusuf de l’université McMaster d’Hamilton (Canada) (1).
Les enseignements de cette étude marqueront sans nul doute la pratique cardiologique dans les années à venir. Car si l’association IEC-AAII chez les sujets à risque s’est avérée décevante, le telmisartan (en monothérapie) est le 1er sartan à démonter un effet protecteur cardiovasculaire global chez les sujets à risque et devient, du fait d’une meilleure tolérance clinique, une alternative aux IEC.
ONTARGET (pour ONgoing Telmisartan Alone and in combinaison
with Ramipril Global Endpoint Trial) est l’une des études les
plus vastes et les plus ambitieuses de l’histoire de la
cardiologie. Pourtant, malgré son ampleur et sa complexité
apparente, ONTARGET est née d’une constatation et d’une hypothèse
de travail simples.
Peut-on encore améliorer la protection des sujets « à risque » apportée par les IEC ?
La constatation simple est que malgré les progrès sensibles
enregistrés au cours des deux dernières décennies dans la prise en
charge des sujets à haut risque vasculaire, la morbidité et la
mortalité de ces patients demeurent élevées.
Penchons nous par exemple sur les résultats de l’étude HOPE (2) qui
a inclus 9 297 patients à haut risque vasculaire suivis pendant 4
ans. On notera bien sûr que la prescription d’un inhibiteur de
l’enzyme de conversion de l’angiotensinogène (IEC), en l’occurrence
le ramipril à la dose de 10 mg par jour, a permis une réduction de
la morbidité (- 20 % pour les IDM et - 32 % pour les AVC) et de la
mortalité vasculaire (- 26 %). Mais il nous faut bien aussi
observer que, malgré un traitement optimum associant en plus des
IEC, lorsque cela était jugé nécessaire, diverses interventions
pharmacologiques (bêta bloqueurs, anti-agrégants plaquettaires,
statines…) et non pharmacologiques (revascularisation percutanée ou
chirurgicale), la morbidité et la mortalité cardiovasculaire sont
demeurées très élevées en valeur absolue : 9,9 % d’infarctus du
myocarde (IDM), 3,4 % d’accident vasculaires cérébraux (AVC) et 6,1
% de décès de cause cardiovasculaire en 4 ans.
Il reste donc encore beaucoup de chemin à parcourir pour améliorer
le pronostic des patients à haut risque vasculaire.
Ce chemin concerne un très grand nombre de patients, puisque les « sujets à risque » pris en compte dans l’étude HOPE comme dans l’étude ONTARGET sont des coronariens, des patients ayant une artérite, ayant fait un AVC ou un AIT, ou encore des diabétiques (avec au moins 1 facteur de risque surajouté).
L’autre constat, très pragmatique, relevé par Salim Yussuf, est que les IEC ne sont pas bien tolérés chez 15 à 25 % des patients : toux, mais aussi risque d’angiodème, en particulier. De fait, une alternative aux IEC apporterait un plus appréciable aux cliniciens confrontés en première ligne aux impératifs de la bonne tolérance.
Une hypothèse : un AAII seul ou associé à un IEC peut-il faire aussi bien ou mieux qu’un IEC pris isolément ?
L’hypothèse de travail sur laquelle est basée le protocole d’ONTARGET est que des antagonistes des récepteurs de l’angiotensine II (AAII) pourraient être au moins aussi efficaces pour réduire la morbidité et la mortalité cardiovasculaire que des IEC et que l’association AAII/IEC pourrait permettre d’obtenir des résultats plus favorables que ces classes thérapeutiques prises isolément. En d’autres termes il convient de déterminer, pour la première fois chez des sujets à haut risque sans insuffisance cardiaque, quelle la méthode optimum pour inhiber le système rénine-angiotensine-aldostérone (SRAA). Comment s’est bâtie ONTARGET ?
Pour parvenir à cet objectif il fallait concevoir une étude d’une ampleur suffisante pour démontrer de façon indiscutable sur le plan statistique une supériorité ou une non-infériorité des trois stratégies évaluées (IEC seul, AAII seul ou association des deux) et choisir des molécules constituant des références dans ce domaine.
Evaluer a priori la taille de l’étude
Pour établir le nombre de sujets à inclure et la durée du suivi
nécessaires les promoteurs d’ONTARGET ont dû tenir compte de
plusieurs paramètres :
- morbidité et mortalité cardiovasculaires prévisibles de la
population étudiée ;
- durée de suivi assez longue pour que des événements
cardiovasculaires surviennent en nombre suffisant mais compatible
avec l’organisation pratique d’un essai ;
- niveau de significativité statistique souhaité pour les
résultats.
- Schématiquement le calcul montrait qu’une telle étude devait
avoir une ampleur exceptionnelle pouvant aller jusqu’à l’inclusion
de plusieurs dizaines de milliers de patients suivis sur 4 à 5 ans.
C’est pourquoi 793 centres dans 40 pays ont participé à ONTARGET
!
Au total, ONTARGET est le plus grand programme de prévention cardiovasculaire jamais réalisé avec un AA-II (plus de 100 000 années-patients !), et l’une des plus grandes études de prévention cardiovasculaire jamais réalisée toutes interventions confondues.
Choisir les traitements à comparer et les protocoles
Le ramipril était un choix naturel comme IEC de référence dans la mesure où il a été le premier à démontrer, dans l’étude HOPE (2), sa supériorité sur le placebo en terme de morbidité cardiovasculaire chez des sujets à risque.
Parmi les nombreux AAII, le telmisartan était une option logique. Seul AAII non tétrazolé, il se distingue des autres molécules de sa classe par une demi vie longue (qui explique une efficacité conservée sur les 6 dernières heures de l’intervalle de prise) et des effets métaboliques favorables.
Un programme d’études d’une ampleur exceptionnelle a été
consacré au telmisartan ces dernières années pour le comparer
à d’autres antihypertenseurs de diverses classes (IEC, antagonistes
calciques, sartan).
Ces études, dont les principales sont incluses dans le programme
PROTECTION (pour Program of Research to shOw Telmisartan Endoorgan
proteCTiOn poteNtial), ont permis de confirmer l’intérêt de cette
molécule pour contrôler la pression artérielle sur la totalité du
nycthémère et ses effets positifs sur divers facteurs de risque
métaboliques comme la glycémie ou le taux des lipides
sanguins.
Un protocole rigoureux
Le protocole retenu pour ONTARGET est relativement simple.
Les critères d’inclusion étaient très proches de ceux de HOPE : il s’agissait de malades de plus de 55 ans, à haut risque vasculaire en raison soit d’un antécédent d’événement cardiovasculaire (infarctus [IDM], angor, accident vasculaire cérébral [AVC], artériopathie oblitérante des membres inférieurs [AOMI]) soit d’un diabète de type 2 avec atteinte d’un organe cible (voir ci-dessous le tableau comparatif des patients de HOPE et d’ONTARGET). Par ailleurs, l’insuffisance cardiaque constituait un critère d’exclusion.
Comparaison des caractéristiques des patients d’ONTARGET et de
HOPE
|
|
ONTARGET (n=25 620) |
HOPE (n=9 541) |
| Age (années) |
66,4 |
65,9 |
| IMC, kg/m² |
28,2 |
27,7 |
| Rapport taille sur hanche |
0,9 |
0,9 |
| IDM, % |
48,7 |
52,8 |
| Angor stable, % |
34,8 |
55,8 |
| Angor instable, % |
14,8 |
25,7 |
| Pontage, % |
22,1 |
26,0 |
| Revascularisation per-cutanée, % |
28,9 |
18,0 |
| Hypertension, % |
68,3 |
46,5 |
| Diabète, % |
37,2 |
38,3 |
IMC : indice de masse corporelle - IDM : infarctus du myocarde
Les patients intolérants aux IEC n’ont pas été inclus dans ONTARGET mais admis dans une étude randomisée parallèle, TRANSCEND comparant chez 5 926 patients 80 mg de telmisartan par jour et un placebo. Les résultats de TRANSCEND seront présentés ultérieurement.
Les 29 019 sujets répondant aux critères d’inclusion d’ONTARGET sont entrés dans une phase de « run-in » en simple aveugle afin d’écarter ceux qui n’étaient pas compliants ou présentaient un effet secondaire. Après cette phase préliminaire 25 620 patients ont été randomisés en double aveugle en 3 groupes entre 2001 et 2003 : 8 542 ont été assignés à un traitement par 80 mg de telmisartan /jour, 8 576 à du ramipril 5 puis 10 mg/jour) et 8 502 à l’association des deux médicaments (voir figure ci-dessous).
Protocole de l’étude ONTARGET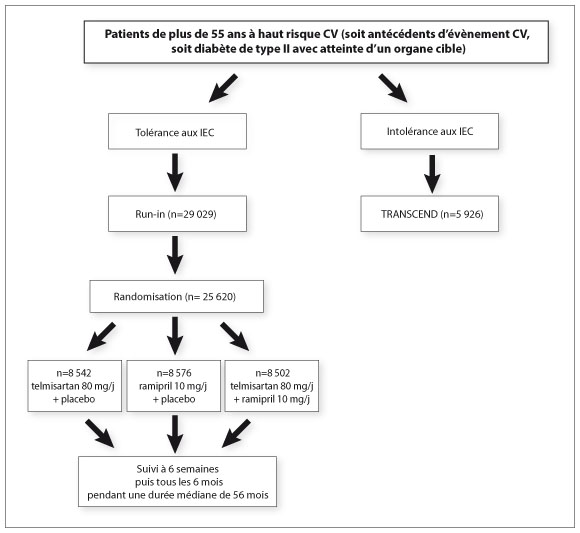
Il faut souligner ici que dans ONTARGET comme dans HOPE tous les
patients bénéficiaient en dehors du traitement testé d’une prise en
charge optimale classique et que celle-ci s’est considérablement
renforcée entre les deux études puisque par exemple seuls 39,5 %
des patients de HOPE étaient également sous bêta-bloqueurs contre
56,9 % dans ONTARGET, que le taux de coprescription par des
statines est passé de 28,9 % dans HOPE à 60,7 % dans ONTARGET ou
que le taux de revascularisation coronaire par voie percutanée est
passé de 18 % à 29 %.
Des critères de jugement non critiquables
Le critère de jugement principal de l’étude est un indice composite regroupant mortalité cardiovasculaire, IDM non fatal, AVC non mortel ou hospitalisation pour insuffisance cardiaque congestive. Les critères de jugement secondaires traduisent l’atteinte d’organes cibles ou l’aggravation du risque : développement d’une insuffisance cardiaque congestive, nécessité d’une revascularisation myocardique, apparition d’un diabète de type 2, déclin cognitif ou démence, fibrillation auriculaire, néphropathie.
Des résultats indiscutables
Les résultats devaient être évalués en termes de protection sur les critères de jugement principaux et secondaires et bien sûr en termes de tolérance.
L’équivalence de protection telmisartan-ramipril démontrée
L’efficacité des trois stratégies thérapeutiques s’est révélée tout à fait similaire. Ainsi l’un des événements de l’indice composite est survenu dans 16,5 % des cas dans le groupe ramipril, dans 16,7 % des observations sous telmisartan et chez 16,3 % des sujets sous l’association des deux molécules (différence non significative avec une non infériorité du telmisartan par rapport au ramipril démontrée de façon hautement significative [p=0,0038]).
De plus, l’équivalence de protection a été démontrée sur le critère principal composite de l’étude HOPE (identique à celui de l’étude ONTARGET à l’exception de la survenue d’une hospitalisation pour insuffisance cardiaque congestive qui n’était pas pris en compte dans HOPE).
Aucune différence significative n’a non plus été constatée entre les trois groupes lorsque les événements de l’indice composite étaient considérés individuellement. Ainsi par exemple les taux de décès ont été respectivement de 11,8 %, 11,6 % et 12,5 % sous ramipril, telmisartan ou l’association des deux médicaments (NS).
De même aucune différence significative n’a été notée entre les groupes pour ce qui est de la fréquence des différents événements constituants tous les critères secondaires de jugement.
Enfin une analyse par sous groupes n’a pas permis de mettre en évidence de différence significative en faveur de telle ou telle stratégie pour un type de patients déterminé.
Un meilleur profil de tolérance pour le telmisartan
En revanche la tolérance des 3 traitements n’a pas été identique, le telmisartan faisant la preuve d’une meilleure tolérance que le ramipril.
Globalement le ramipril et le telmisartan ont été bien tolérés, le nombre d’arrêts de traitement étant toutefois légèrement supérieur dans le groupe ramipril (24,5 % contre 23 % sous telmisartan ; p=0,02). Dans le détail, le telmisartan a été un peu mieux toléré. La toux et les angio-œdèmes se sont révélés significativement moins fréquents sous telmisartan (1,1 % contre 4,2 % sous ramipril pour la toux [p<0,001] et 0,1 % contre 0,3 % pour les angio-œdèmes [p=0,01]). Le temisartan ayant diminué légèrement plus la PA que le ramipril (un mm Hg de moins pour la PAS), les symptômes en rapport avec une hypotension ont été un peu plus fréquents avec ce traitement (2,7 % contre 1,7 %) sans que l’incidence des syncopes ait été significativement plus élevée (0,3 % contre 0,2 % ; NS).
L’association IEC-AAII a quant à elle été moins bien tolérée que la
monothérapie. Ainsi 29,3 % des patients ont dû interrompre leur
traitement tandis que 4,8 % des sujets ont présenté des symptômes
en rapport avec une hypotension (p<0,001 par rapport au groupe
ramipril), 0,5 % ont eu une diarrhée (p<0,001 par rapport au
groupe ramipril) et enfin 1,1 % ont souffert d’une
insuffisance rénale (p<0,001 par rapport au groupe ramipril avec
une augmentation du risque relatif de 58 %).
Vers un changement des habitudes de prescription
Quelles conclusions tirer d’ONTARGET ?
1) Les sujets à risque répondant aux critères d’inclusion dans ONTARGET ne bénéficient pas de l’association d’un IEC et d’un AAII en terme de morbi-mortalité et la tolèrent mal. Ces résultats ne sont qu’en apparence contradictoires avec ceux de la CHARM-Added Study et du Valsartan Heart Failure Trial qui tous deux avaient retrouvé un bénéfice de ce type d’association dans la mesure où, dans ces deux études, les patients souffraient d’une insuffisance cardiaque qui était un critère d’exclusion d’ONTARGET.
2) Le telmisartan a démontré qu’il a la même efficacité
cardioprotectrice que l’IEC de référence, le ramipril. A cet égard
un retraitement statistique a été réalisé par les auteurs selon la
méthode de Hasselblad et Kong. Celui-ci montre, qu’en se basant sur
le bénéfice tiré du ramipril dans HOPE, on peut estimer que le
risque de survenue d’un des événements composant le critère de
jugement principal de HOPE aurait été diminué de 21 % par rapport
au placebo sous telmisartan (intervalle de confiance à 95 % entre -
11 et - 30 %).
Il faut souligner qu’il s’agit de la première démonstration de l’équivalence d’un sartan et d’un IEC en matière de protection cardiovasculaire en dehors du contexte de l’insuffisance cardiaque. On ne peut donc affirmer pour l’instant qu’il s’agit d’un effet de classe et l’hypothèse selon laquelle les propriétés pharmacodynamiques et les spécificités métaboliques du telmisartan jouent un rôle important dans cette équivalence doit donc être gardée en mémoire.
Le telmisartan : une alternative aux IEC en matière de protection cardiovasculaire
En pratique la place du telmisartan dans l’arsenal cardiologique devrait être revue à la lumière d’ONTARGET.
D’une part chez les sujets à haut risque vasculaire ne tolérant pas un IEC, le telmisartan apparaît comme un choix logique conforté par une étude d’un niveau de preuve élevé. Rappelons que selon le protocole d’ONTARGET et de TRANSCEND, près de 20 % des sujets à risque montrent une intolérance aux IEC.
Chez la majorité des patients qui supportent a priori un IEC, les praticiens auront désormais le choix entre ce traitement et le telmisartan. Ce choix sera éclairé par le profil de tolérance des deux approches qui apparaît plus favorable pour l’AAII.
Dans cette perspective, le telmisartan constitue le sartan de référence, puisque c’est la seule molécule ayant démontré son effet protecteur cardiovasculaire global contre un IEC chez les patients à risque (hors insuffisance cardiaque).
Dr Nicolas Chabert




