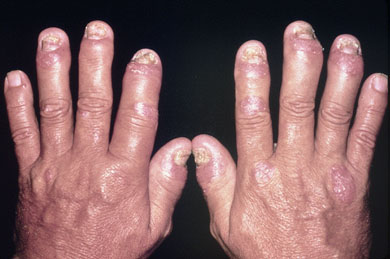
On sait que, dans la polyarthrite rhumatoïde (PR), l’adjonction
de méthotrexate à un anti-TNF (tumor necrosis factor)
alpha accroît l’efficacité thérapeutique. Dans la spondylarthrite
ankylosante (SPA), le méthotrexate ne semble pas apporter de
bénéfice supplémentaire, mais il réduirait la formation d’anticorps
anti-infliximab, ces derniers étant associés à une moins bonne
réponse clinique et à plus d’arrêts thérapeutiques. En revanche,
les données sont moins nettes concernant le rhumatisme psoriasique
qui constitue une affection plus hétérogène, pouvant combiner des
manifestations axiales, comme dans la SPA, et périphériques, comme
dans la PR.
K. M. Fagerli et coll. ont utilisé les données d’une étude
d’observation norvégienne, la NOR-DMARD study, incluant, depuis
2000, des patients recevant un nouveau traitement de fond
antirhumatismal. Les évaluations ont lieu à 3, 6 et 12 mois, puis
une fois par an. Ils ont ainsi pu étudier l’évolution des 440
patients souffrant de rhumatisme psoriasique parmi lesquels 170
recevaient un anti-TNF en monothérapie et 270 une association
anti-TNF-méthotrexate. Une seconde analyse a porté sur les 330
malades qui avaient à l’entrée au moins une articulation tuméfiée,
c’est-à-dire une atteinte périphérique, chez lesquels d’autres
mesures, notamment celles utilisées dans la PR comme le DAS28, ont
été utilisées. Les caractéristiques initiales des patients étaient
similaires dans les deux bras, excepté le nombre d’articulations
gonflées qui était plus élevé dans le groupe recevant la
combinaison thérapeutique. Il y avait autant de malades sous
anti-inflammatoires non stéroïdiens et sous corticoïdes dans les
deux groupes.
Globalement, les réponses thérapeutiques ont été du même ordre
quel que soit le traitement, et ce, dans les deux analyses. Les
auteurs notent toutefois que dans la seconde, menée chez les
patients ayant une arthrite périphérique, les sujets qui étaient
sous monothérapie avaient reçu antérieurement davantage de
traitement de fond et avaient une maladie d’allure plus sévère, ce
qui pourrait refléter une intolérance et/ou une résistance
thérapeutique plus élevées, ou bien un effet partiel du
méthotrexate dans l’autre groupe. Par ailleurs, et surtout, le
temps pendant lequel les patients sont restés sous traitement était
supérieur en cas de bithérapie, le résultat étant significatif à 1
et 2 ans (p = 0,001 et p = 0,02) avec une tendance à la supériorité
à 3 ans (p = 0,07). De plus, la différence variait en fonction de
l’anti-TNF utilisé. Ainsi, la durée de traitement sous monothérapie
versus bithérapie variait de façon statistiquement significative
avec l’infliximab, et il existait une tendance similaire, mais non
significative, avec l’adalimumab, autre anticorps monoclonal. En
revanche, il n’y avait pas de différence avec l’étanercept,
protéine de fusion dirigée contre le TNF.
Parallèlement, les arrêts thérapeutiques ont été plus fréquents en
cas de monothérapie (54,1 % versus 45,9 %). Les motifs étaient,
dans 20 % des cas (versus 13,7 %), un manque ou une perte
d’efficacité et, dans 21,2 % des cas (versus 14,3 %), la
survenue d’effets secondaires. Les patients sous infliximab en
monothérapie avaient, de façon nette, un taux plus élevé
d’interruption en rapport avec des effets secondaires. A 3 ans, les
facteurs prédictifs d’arrêt thérapeutique étaient l’absence d’ajout
de méthotrexate au traitement par anti-TNF (p = 0,04) et le
tabagisme actif (p = 0,02).
Dans le rhumatisme psoriasique, il ne semble donc pas y avoir d’effet synergique du méthotrexate et des anti-TNF comme c’est le cas dans la polyarthrite rhumatoïde. Cependant, les patients restent plus souvent sous traitement en cas d’association thérapeutique, ce qui pourrait s’expliquer par l’action préventive du méthotrexate sur la formation d’anticorps anti-TNF. A cet égard, il y avait davantage d’effets secondaires à l’origine d’un arrêt des médicaments dans le groupe des patients recevant l’infliximab seul. Il faut toutefois noter que cette étude ne comportait pas de dosages sériques des molécules, ni des anticorps antimédicaments, ce qui aurait permis de conforter cette thèse avancée par K.M. Fagerli et coll. Malgré l’absence d’effet supplémentaire de l’adjonction de méthotrexate, l’équipe norvégienne conclut que la comédication MTX-anti-TNF « a un rôle dans la prise en charge du rhumatisme psoriasique, et qu’il pourrait être plus important chez les patients recevant des anticorps monoclonaux ».
Dr Patricia Thelliez




