La pneumonie à nCov-2019 a changé de nom et le germe pathogène
lui aussi. Désormais, la maladie s’appelle COVID-19 et le virus est
appelé SARS-CoV-2. Dans le même temps, les critères diagnostiques
ont été révisés (tout au moins en Chine). En effet,
l’identification du virus par PCR sur des écouvillonnages
nasopharyngés ou le liquide de lavage broncho-alvéolaire a une
faible sensibilité alors que sa spécificité est de 100 %. Dans ces
conditions, aggravées par la pénurie de tests dans les hôpitaux
chinois, il a été décidé de simplifier le diagnostic… au risque
d’introduire un soupçon de chaos dans l’épidémiologie descriptive
de l’infection : pour poser le diagnostic désormais, il suffit de
disposer d’une radiographie pulmonaire évocatrice chez un patient
symptomatique qui a été en contact étroit avec un autre patient
infecté, ce qui ne met pas à l’abri des faux-positifs, le gain en
sensibilité faisant perdre de la spécificité.
Une sémiologie radiographique documentée
Cependant, dans le contexte de l’épidémie chinoise, cette
approche plus pragmatique s’avère mieux adaptée, d’autant que, dans
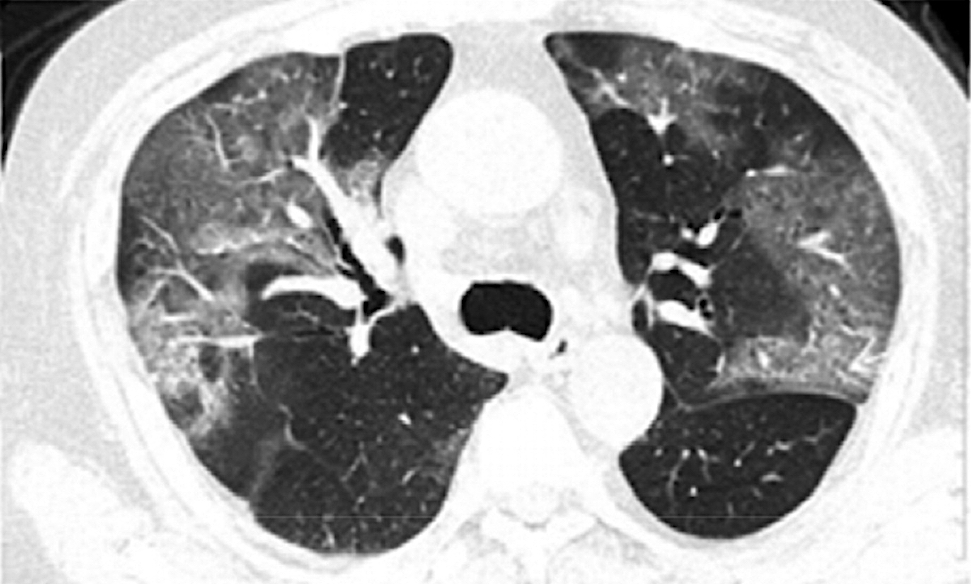
une série de 41 cas publiée dans Radiology (1), la signature
radiologique de l’infection est constante. Les opacités pulmonaires
sont bilatérales et évocatrices par leur association à d’autres
stigmates (destruction parenchymateuse, inflammation interstitielle
et consolidation extensive) comme le rappelle une publication
chinoise en ligne encore plus récente dans le même journal (2),
laquelle décrit l’évolution des signes radiographiques et
tomodensitométriques dans les jours qui suivent l’admission. La
série compte 21 patients (âge 25-63 ans, hommes : n=6) atteints de
COVID-19 et hospitalisés entre le 12 janvier 2020 et le 6 février
2020.
Ont été exclus les cas de syndrome de détresse respiratoire
aiguë (SDRA) ou ceux nécessitant une oxygénothérapie à un moment ou
à un autre de leur hospitalisation. Un scanner thoracique a été
réalisé tous les 4 jours. Les images ont été analysées de manière
semi-quantitative à l’aide d’un score prenant en compte l’étendue
de l’atteinte pulmonaire ; cinq lobes, score de 1 à 5 pour chaque
lobe, score total compris entre 0 et 25.
Évolution évocatrice des signes radiographiques
Au total, 82 scanners thoraciques ont été effectués et espacés
de 4 ±1 jours (extrêmes : 1-8 jours). La durée moyenne de
l’hospitalisation a été de 17 ± 4 jours (extrêmes : 11-26 jours).
L’atteinte pulmonaire a connu un pic (score TDM total de 6) vers le
dixième jour après les symptômes inauguraux.
L’évolution sémiologique entre l’état basal et le
26ème jour a été décrite sous la forme de
quatre stades :
(1) stade 1 (0-4 jours) : opacités en verre dépoli dans trois
quarts des cas (18/21), score TDM total 2 ± 2;
(2) Stade 2 (5-8 jours): majoration ou apparition d’un aspect
dit en « pavage irrégulier » correspondant à la
superposition de septa interlobulaires ou interstitiels épaissis et
d’opacités en verre dépoli dans 53 % des cas (9/17) (score TDM
total en augmentation significative 6 ± 4, p=0,002);
(3) Stade 3 (9-13 jours): consolidation dans 91 % des
observations (19/21) le score TDM total atteignant son pic (7 ±
4)
(4) stade 4 (≥ 14 jours): disparition progressive des signes
de consolidation dans les trois quarts des cas (15/20), le score
TDM moyen étant alors de 6 ± 4 et l’aspect de pavage irrégulier
disparaissant complètement.
Imagerie et contact avec une source de contamination
Dr Philippe Tellier




