
J.-C. DALPHIN, A. GONDOUIN
Service de pneumologie, CHU de Besançon
À l’heure actuelle, l’environnement est « à la mode ».
Il est perçu de manière variable, souvent comme une entité à
protéger, mais aussi parfois comme un monde hostile, incriminé dans
de nombreuses pathologies. Les pneumopathies d’hypersensibilité
(PHS) en font partie et, malgré leur relative rareté, leur
connaissance est indispensable à un diagnostic rapide, car seule la
modification de l’environnement pourra permettre la
guérison.
Les pneumopathies d’hyper-sensibilité (aussi appelées
alvéolites allergiques extrinsèques) sont des pathologies liées à
l’environnement, qu’il soit professionnel ou domestique, et
résultent d’une inhalation répétée d’antigènes responsables,chez un
patient préalablement sensibilisé, d’une réaction inflammatoire
granulomateuse pulmonaire.Les formes les plus connues sont la
maladie du poumon de fermier et la maladie des éleveurs d’oiseaux,
mais de très nombreux antigènes et circonstances d’exposition ont
été identifiés ces dernières années. Cependant,certaines PHS dont
le diagnostic est certain restent parfois sans cause identifiée.Les
critères diagnostiques des PHS ne sont pas standardisés.Plusieurs
propositions d’algorithmes diagnostiques ont été publiées récemment
(1,2), donnant toutes une part importante aux aspects radiologiques
et à la notion d’exposition à un antigène connu pour donner des
PHS, qui est un critère majeur.L’évolution des PHS est très
variable, allant de la guérison complète à des formes graves
fibrosantes ou, moins connues,emphysémateuses. Elle dépend des
antigènes en cause, de la rapidité du diagnostic, de la réalisation
possible et effective d’une éviction antigénique qui est le seul
traitement efficace.
Antigènes en cause et circonstances étiologiques
Les antigènes le plus souvent impliqués dans les PHS sont des
micro-organismes fongiques et bactériens, mais aussi des substances
protéiques animales, et enfin plus rarement des agents
chimiques.
Les bactéries et moisissures
Ce sont des agents fréquemment rencontrés dans les milieux
professionnels : en premier lieu l’agriculture de production
laitière, où le foin moisi est responsable de l’une des PHS les
plus fréquentes, la maladie du poumon de fermier,mais aussi dans de
nombreuses autres professions. Les moisissures sont aussi les
agents rencontrés dans la grande majorité des cas de PHS
domestiques : développement dans des pièces humides, froides,
sombres,dans des logements mal ventilés,ou trop bien isolés, sans
système de renouvellement d’air performant, ou après dégâts des
eaux.
• Les mycobactéries non tuberculeuses (MNT)
Elles ont une place à part :
– Mycobacterium immunogenum est un micro-organisme qui
peut coloniser les huiles de coupes utilisées pour la lubrification
et le refroidissement des métaux sous contrainte thermique, en
particulier dans l’industrie automobile. Leur inhalation est
responsable de la PHS des mécaniciens.
– Mycobacterium avium intracellularese développe
dans les eaux des jacuzzis mal désinfectés et plus rarement dans
les saunas, piscines, sanitaires de complexes hôteliers, douches ou
baignoires individuelles.Cette MNT est responsable du « poumon des
jacuzzis ».
Les substances protéiques animales
Ce sont les antigènes rencontrés essentiellement dans la PHS
la plus fréquente à l’échelle planétaire : PHS aviaire ou poumon
des éleveurs d’oiseaux.Les substances les plus antigéniques
proviennent des colombidés, mais de nombreuses espèces d’oiseaux
domestiques ou sauvages ont été mises encause.Les agents
chimiquesLes isocyanates sont responsables des PHS d’origine
chimique les plus documentées.Une liste d’antigènes et de
circonstances étiologiques est disponible dans un article récent
paru dans l’Encyclopédie
médico-chirugicale-pneumologie(3).
Diagnostic
Clinique
La description clinique des PHS a fait classer celles-ci en 3
stades(4): aigu, subaigu et chronique, mais cette classification
peut prêter à confusion,pouvant faire croire à un continuum entre
ces trois formes, à la gravité de la forme dite« aiguë », pourtant
habituellement bénigne, ou à l’uniformité des formes chroniques,
alors que celles-ci ont une présentation très variable et peuvent
être séquellaires, ou encore actives. Les données de
l’Hypersensitivity Pneumonitis Study(5) ont permis de
proposer une nouvelle classification en deux catégories
intéressante, car elle distingue deux types de PHS pour lesquelles
le mode d’exposition, l’évolution et le pronostic sont différents
:
•Les PHS de type 1 comportent des symptômes systémiques
récidivants (fièvre, frissons,myalgies et arthralgies) et une
radiographie pulmonaire normale. Elles surviennent
préférentiellement chez des sujets exposés aux micro-organismes de
manière importante et intermittente (comme dans le poumon de
fermier), avec une évolution favorable généralement,mais parfois
emphysémateuse.
•Les PHS de type 2 se présentent avec une
symptomatologie d’insuffisance respiratoire(dyspnée, hippocratisme
digital, hypoxie), un syndrome restrictif et une fibrose en
tomodensitométrie thoracique. Elles correspondent à une exposition
chronique à de faibles niveaux d’antigènes (comme dans la PHS
aviaire), avec une évolution fibrosante.
Examens complémentaires
Pour comprendre les images radiologiques et les données
fonctionnelles des PHS, il faut au préalable en connaître les
aspects histologiques.
•Les aspects histologiques
Il existe une triade histopathologique caractéristique des PHS
:
– granulomes : de petite taille, mal organisés, sans nécrose
caséeuse,de localisation centrolobulaire, formés de lymphocytes,
mais aussi de polynucléaires neutrophiles,macrophages, plasmocytes
et mastocytes, accompagnés de cellules géantes ;
– bronchiolite cellulaire : infiltration lymphocytaire et
granulomateuse de la paroi des bronchioles ;– pneumopathie
interstitielle cellulaire, essentiellement lymphocytaire.Dans les
formes chroniques peuvent se voir des lésions de fibrose ou
d’emphysème lié à la constitution d’une fibrose
péri-bronchiolaire.
Ces lésions éclairent bien :
•Les aspects radiologiques
– les granulomes inflammatoires, centrolobulaires, malformés,
sont visibles en tomodensitométrie thoracique sous l’aspect de
nodules flous de localisation centrolobulaire(figure 1) ;
– la compression des bronchioles par les granulomes expliquent
le trappage de l’air dans les alvéoles, qui est parfois seulement
visible en expiration, les coupes expiratoires étant essentielles
au diagnostic de PHS. Ce trappage expiratoire donne un aspect « en
mosaïque » (figure 2, a et b);
– enfin, les cellules inflammatoires présentes dans les
alvéoles sont responsables de l’aspect « en verre dépoli », qui est
irrégulier, avec un aspect souvent en « carte de géographie »
(figure 3).
Dans les cas de PHS évoluées,on peut voir de véritables formes
chroniques emphysémateuses, où les phénomènes de compression et de
fibrose bronchiolaire ont prédominé, essentiellement dans les
formes d’étiologie microbienne comme le poumon de fermier et les
PHS domestiques liées aux moisissures (figure 4).


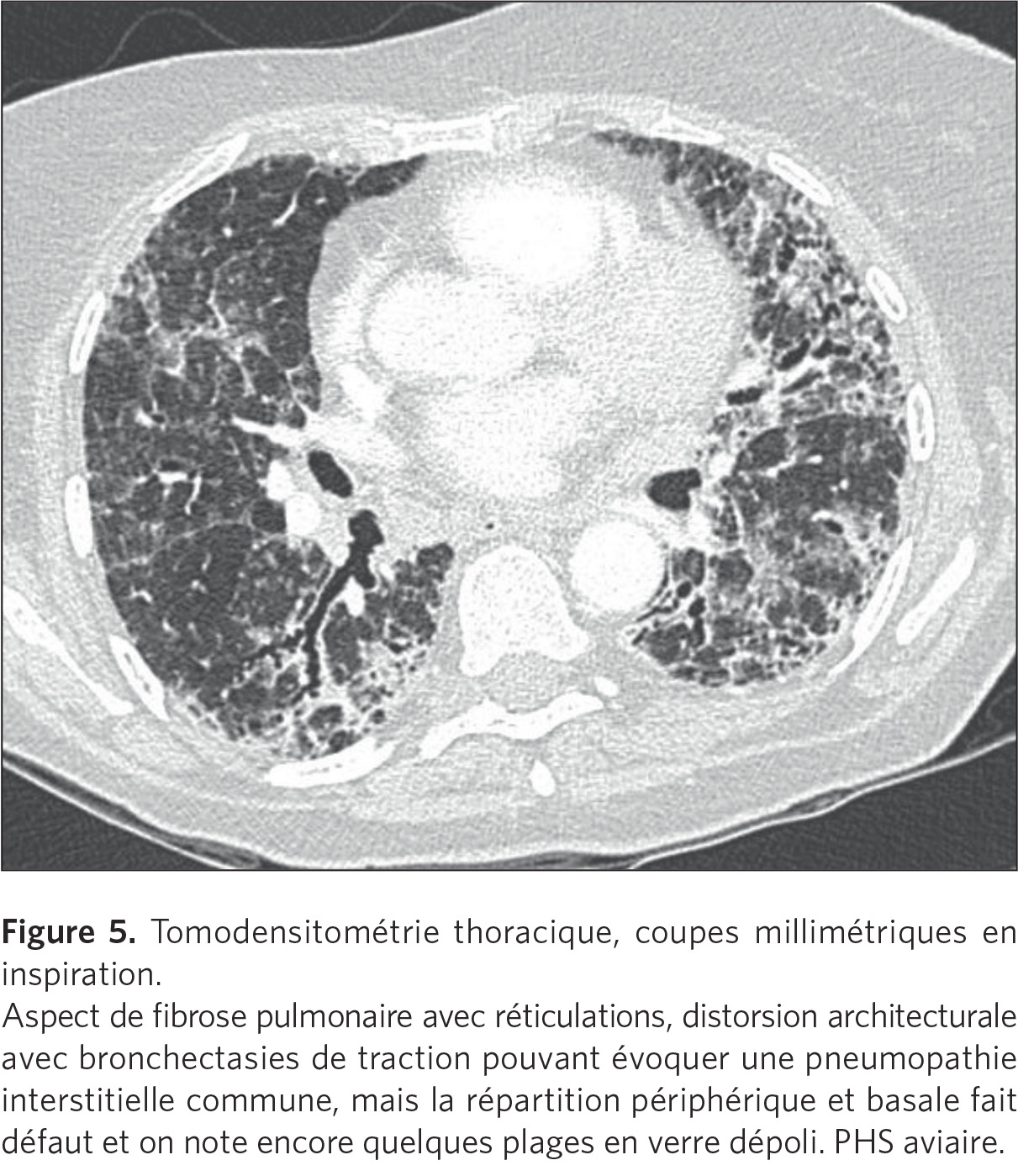
Mais on peut aussi voir des lésions de fibrose évoluées, où ce
sont les phénomènes de fibrose interstitielle qui se sont
développés, notamment dans les formes d’origine aviaire (figure
5).
Ces formes chroniques sont difficiles à reconnaître et peuvent
prendre le masque d’autres pathologies, comme la fibrose pulmonaire
idiopathique. Dans ces cas, il faut être très attentif aux signes
associés à la fibrose, qui peuvent être peu nombreux :quelques
granulomes, quelques images de trappage aérique, et à la
répartition des signes de fibrose qui sont plus situés dans les
champs supérieurs et moyens.
•Les aspects fonctionnels
– trouble ventilatoire restrictif,inconstant et hypoxie, de
repos ou apparaissant seulement à l’effort ;
– trouble ventilatoire obstructif distal fréquemment rencontré
et lié à l’atteinte bronchiolaire ;
– diffusion de l’oxyde de carbone (DLCO) abaissée. À noter
que, si les anomalies des volumes et des débits sont le plus
souvent réversibles en quelques jours ou quelques semaines en cas
d’éviction complète de l’antigène en cause, la DLCO reste altérée
jusqu’à 1 an après le diagnostic,ce qui en fait un examen de valeur
lorsque le patient est vu avec retard.
Les données du lavage bronchoalvéolaire (LBA)(6)
•Hypercellularité, avec hyperlymphocytose (> 30 % chez les
non-fumeurs, > 20 % chez le fumeur), dont l’absence élimine le
diagnostic de PHS.
•Les autres cellules inflammatoires constituant le
granulome(polynucléaires neutrophiles,mastocytes, plasmocytes,
macrophages spumeux) peuvent aussi être mises en évidence et cette
formule panachée est très évocatrice d’une PHS en particulier
lorsque le lavage est fait en période aiguë.
Les précipitines
Ces anticorps précipitants dirigés contre les antigènes
responsables des PHS permettent de confirmer une sensibilisation
repérée par l’interrogatoire.Il existe des panels prédéfinis en
fonction du type de PHS suspectée (précipitines « du poumon de
fermier » ou « des éleveurs d’oiseaux »). Mais l’identification de
la cause nécessite parfois un interrogatoire policier, voire une
visite au domicile du patient ou sur son lieu de travail pour faire
des prélèvements de surface ou aériques afin d’identifier une
source antigénique et confirmer la sensibilisation du patient par
des précipitines dirigées contre les allergènes ainsi mis en
évidence (précipitines « à la carte »). Il faut garder à l’esprit
que « sensibilisation » n’est pas synonyme de PHS. Certaines
personnes peuvent avoir des précipitines témoignant de
l’exposition, sans que cela induise une pathologie.
Traitement
L’éviction de l’antigène dans l’environnement du patient est
le traitement de référence. Il faut être intransigeant sur cette
éviction dans les formes domestiques, et professionnelles où le
reclassement est possible(patients salariés). Dans certains cas
(exploitants agricoles non salariés qui ne peuvent se reconvertir
complètement pour des raisons économiques), on peut conseiller des
mesures de prévention individuelles et collectives (port de
masque,réaménagement des conditions de travail, etc.) qui ont fait
la preuve de leur efficacité avec possibilité de la poursuite de
l’activité professionnelle sans risque respiratoire majeur pour les
formes de type 1 sans fibrose.On peut proposer, dans les formes de
présentation aiguë et grave, une corticothérapie par voie
systémique sur quelques semaines qui permet une amélioration plus
rapide initialement, mais dont les effets ne sont pas significatifs
sur la fonction respiratoire à long terme. Par ailleurs, cette
corticothérapie ne doit pas, par l’amélioration qu’elle
induit,donner le sentiment d’une fausse sécurité et faire négliger
les mesures d’éviction.
Aspects médicolégaux
Les PHS sont citées dans les tableaux 47, 62 et 66 bis du
régime général, et 45 B, C, D du régime agricole. Il faut noter que
ces tableaux sont imparfaits, ne sont pas toujours conformes, pour
certains, aux données scientifiques actuelles (ne mentionnant pas
par exemple l’imagerie thoracique), n’indiquent pas les formes
chroniques emphysémateuses et contiennent une liste limitative de
travaux en cause, alors que la liste des antigènes ne cesse
s’allonger. Cependant, dans les formes non prises en compte dans
ces tableaux, la reconnaissance reste possible dans le système
complémentaire (Comité régional de reconnaissance des maladies
professionnelles).




